【2026年4月1日施行】医療・歯科の安衛法改正対応ガイド|化学物質管理からメンタルヘルスまで

医療・歯科の現場で働くあなたは、2024年から段階的に施行されている労働安全衛生法(安衛法)の改正にどこまで対応できていますか? 消毒剤や麻酔ガスといった化学物質のリスクアセスメント義務化、50人未満の事業場へのストレスチェック義務拡大など、医療・歯科業界に直接影響する改正が相次いでいます。
「うちは小さなクリニックだから関係ない」と思っていませんか? 実は、今回の改正は規模の大小を問わず、すべての医療・歯科事業場が対象となる項目を多く含んでいます。本記事では、医療・歯科業界に特化した安衛法改正への具体的な対応策を、化学物質管理・メンタルヘルス・人間工学的配慮・カスハラ対策の4つの柱で解説します。
この記事でわかること
- 医療・歯科現場で使われる化学物質(消毒剤・麻酔ガス・歯科材料・ホルムアルデヒド)のリスクアセスメント対応方法
- 50人未満のクリニック・歯科医院におけるストレスチェック義務化の具体的な準備手順
- 手術室・歯科診療室など立ち仕事が多い医療現場の人間工学的改善策
- 患者からのハラスメント(カスハラ)に対する組織的な防止体制の構築方法
- 安衛法改正対応チェックリストで自院の現状を簡易診断する方法
医療・歯科現場の化学物質管理と安衛法改正
2024年4月から本格施行された化学物質の自律的管理制度は、医療・歯科業界にとって大きな転換点です。従来の「特定の物質を規制する」方式から、事業者自らがリスクアセスメントを実施し、適切な管理措置を講じる方式へと変わりました。厚生労働省によると、対象となる化学物質は約2,900物質にのぼり、医療・歯科の現場で日常的に使用されるものも多数含まれています(厚生労働省, 2023)。
医療・歯科で注意すべき化学物質
医療・歯科の現場では、以下の化学物質が日常的に使用されており、それぞれリスクアセスメントの対象となります。
消毒剤・滅菌剤として使われるグルタルアルデヒドや過酢酸は、内視鏡の高水準消毒などで広く用いられています。グルタルアルデヒドは皮膚・粘膜への刺激性が強く、長期ばく露により感作性(アレルギー反応)を引き起こす可能性があることが報告されています(NIOSH, 2001)。
麻酔ガス(セボフルラン、亜酸化窒素など)は、手術室で使用される吸入麻酔薬です。余剰麻酔ガスへの慢性的なばく露は、医療従事者の生殖機能への影響や頭痛・倦怠感との関連が指摘されています(WHO, 2000)。日本麻酔科学会も、余剰ガスの排出装置の適切な管理を推奨しています。
歯科材料中の重金属については、アマルガム(水銀合金)の使用は減少傾向にあるものの、一部の歯科医院では依然として取り扱いがあります。また、歯科用合金に含まれるニッケル、コバルト、ベリリウムなどの重金属も管理対象です。
ホルムアルデヒドは、病理検体の固定液(ホルマリン)として病院の病理部門で大量に使用されています。IARC(国際がん研究機関)によりグループ1(ヒトに対して発がん性がある)に分類されており、鼻咽頭がんや白血病との関連が認められています(IARC, 2012)。
リスクアセスメントの実施手順
医療・歯科現場における化学物質のリスクアセスメントは、以下の手順で実施します。
ステップ1: 化学物質の洗い出しとして、院内で使用するすべての化学物質をリストアップします。消毒剤、滅菌剤、麻酔ガス、歯科材料、検査試薬、清掃用洗剤なども含めて網羅的に把握することが重要です。SDS(安全データシート)を入手・整理し、GHS分類で危険有害性を確認します。
ステップ2: ばく露状況の把握では、各化学物質について「誰が」「いつ」「どのくらいの時間」「どのような方法で」取り扱うかを記録します。厚生労働省が提供する「CREATE-SIMPLE」などのツールを活用すると、簡易的なばく露評価が可能です。
ステップ3: リスクの見積もりと対策の決定として、ばく露の程度と有害性を組み合わせてリスクレベルを判定します。リスクが高い場合は、局所排気装置の設置、代替物質への切り替え、保護具の使用など、優先順位をつけて対策を講じます。
ステップ4: 記録と見直しとして、リスクアセスメントの結果と講じた措置を記録し、定期的に見直します。新しい化学物質を導入する際や、作業方法を変更する際にも再評価が必要です。
化学物質管理者の選任
2024年4月からは、リスクアセスメント対象物を取り扱うすべての事業場で化学物質管理者の選任が義務となっています。医療・歯科の現場では、薬剤師や臨床検査技師、歯科衛生士など、化学物質の知識を持つスタッフが適任です。ただし、管理者には所定の講習の受講が求められるため、早期の対応が推奨されます。
医療従事者のメンタルヘルスとストレスチェック義務化
医療・歯科の現場は、長時間労働、夜勤、患者の急変対応、感染リスクなど、精神的負荷が極めて高い職場環境です。日本医療労働組合連合会の調査(2023)では、看護職員の約7割が「仕事にストレスを感じている」と回答しています。
50人未満の事業場への義務拡大
現行のストレスチェック制度は、常時50人以上の労働者を使用する事業場に実施義務がありますが、50人未満の事業場については努力義務にとどまっています。しかし、2025年の通常国会で安衛法改正案が提出され、50人未満の事業場にもストレスチェックの実施が義務化される見込みです。
この改正は、個人経営のクリニックや歯科医院に大きな影響を及ぼします。厚生労働省の調査によると、歯科診療所の約97%が従業員50人未満であり(厚生労働省「医療施設調査」, 2023)、大多数の歯科医院が新たに義務対象となります。
小規模クリニック・歯科医院の対応ステップ
50人未満のクリニックや歯科医院がストレスチェックに対応するための具体的なステップを示します。
1. 実施体制の整備として、ストレスチェックの実施者(医師、保健師、または所定の研修を修了した看護師・精神保健福祉士等)を確保します。小規模な事業場では、地域産業保健センターの無料サービスや、外部委託サービスの活用が現実的です。
2. 実施方法の選定では、厚生労働省が推奨する「職業性ストレス簡易調査票」(57項目版)を基本とし、紙媒体またはWebシステムで実施します。小規模事業場向けの低コストなクラウドサービスも複数提供されています。
3. 高ストレス者への面接指導について、ストレスチェックの結果、高ストレスと判定された労働者から申し出があった場合、医師による面接指導を実施する義務があります。産業医が選任されていない50人未満の事業場では、地域産業保健センターの医師に依頼することが可能です。
4. 集団分析と職場環境改善は努力義務ですが、小規模事業場でも部門別(受付・診療・事務など)の傾向を把握することで、職場環境の改善につなげることが推奨されています。
医療・歯科特有のストレス要因
医療・歯科従事者に特有のストレス要因として、以下が挙げられます。
- 感情労働の負荷: 患者や家族への共感的対応が求められ続けることによる精神的消耗(バーンアウト)
- 医療事故への不安: ミスが患者の生命に直結するという緊張感の持続
- 感染リスク: 血液・体液への職業的ばく露に対する心理的負担
- 夜勤・当直: 不規則な勤務形態による生活リズムの乱れとストレス増大
- 人手不足: 慢性的な人員不足による業務過多
ストレスチェックの実施にあたっては、これらの医療・歯科特有の要因を踏まえた補足質問項目の追加を検討することが有効です。
立ち仕事が多い医療現場の人間工学的配慮
医療・歯科の現場では、長時間の立位作業が避けられない場面が多くあります。外科医は1回の手術で3〜6時間以上立ち続けることも珍しくなく、歯科医師や歯科衛生士も診療中はほぼ終日立位または中腰の姿勢で作業します。
手術室における人間工学的課題
手術室は、医療現場の中でも特に身体的負荷が高い環境です。Engelらの研究(2014)では、外科医の約70%が手術中に筋骨格系の不快感を経験していると報告されています。
主な課題として、手術台の高さが術者の体格に合わないことによる肩・頸部への負荷、長時間の静止立位による下肢の疲労と腰痛、さらに微細な手技を行うための前傾姿勢による脊椎への負担が挙げられます。
改善策としては以下が有効です。
- 高さ調節可能な手術台・フットレストの導入により、術者の体格に合わせた作業高を確保する
- 抗疲労マットの手術室への導入で、長時間立位による下肢の負担を軽減する
- 術中の姿勢ローテーションを意識的に取り入れ、同一姿勢の持続を避ける
- アシスティブデバイス(立位補助装置)の活用により、立位時の体重負荷を分散させる
歯科診療室の人間工学
歯科医師・歯科衛生士は、患者の口腔内という狭い作業空間で精密な作業を行うため、頸部の屈曲・回旋、体幹の前傾・側屈といった不自然な姿勢を長時間取り続けることになります。Valtchinaらの研究(2010)によると、歯科従事者の約60〜80%が何らかの筋骨格系障害(MSDs: Musculoskeletal Disorders)を経験しているとされています。
歯科診療室における人間工学的改善のポイントは以下のとおりです。
- 患者用チェアの適切なポジショニング: 患者の口腔が術者の肘の高さになるよう調整する
- 拡大鏡(ルーペ)やマイクロスコープの活用: 前傾姿勢を軽減し、視野を確保する
- 4ハンド・6ハンドテクニック: アシスタントとの連携により、術者の無理な姿勢を減らす
- 定期的なマイクロブレイク: 30分に1回程度、短時間のストレッチや姿勢のリセットを行う
- 立位補助装置の活用: 長時間の立位作業時に体重の一部を支えることで、下肢と腰部の負担を軽減する
患者からのハラスメント(カスハラ)対策
医療・歯科の現場では、患者やその家族からの暴言・暴力・過度な要求といったカスタマーハラスメント(カスハラ)が深刻な問題となっています。2025年の安衛法改正では、カスタマーハラスメント防止措置が事業主の義務として法制化される見通しです。
医療・歯科特有のカスハラの実態
全日本病院協会の調査(2023)によると、過去1年間に患者や家族からの暴力・暴言を経験した医療従事者は約5割に達しています。特に多いのは以下のケースです。
- 暴言・威圧的言動: 「医者のくせに」「ヤブ医者」等の侮辱、大声での叱責
- 理不尽なクレーム: 待ち時間、治療方針、費用に対する過度の不満表明
- 暴力行為: 認知症患者からの身体的暴力(意図的でない場合も含む)
- セクシュアルハラスメント: 診療中の不適切な身体接触や発言
- SNSでの誹謗中傷: 口コミサイトやSNSでの名指し批判・虚偽投稿
組織的な防止体制の構築
安衛法改正に対応するため、医療・歯科機関は以下の体制整備を進める必要があります。
1. カスハラ対応方針の策定と周知: 「どこまでが正当なクレームで、どこからがカスハラか」の基準を明確にし、院内に周知します。厚生労働省の「カスタマーハラスメント対策企業マニュアル」(2022)を参考に、医療・歯科の実情に合わせた独自の対応指針を作成することが推奨されます。
2. 対応手順(マニュアル)の整備: カスハラが発生した場合の初動対応、エスカレーション手順、記録方法を標準化します。特に受付スタッフや看護師など、患者と最初に接するスタッフへの教育が重要です。
3. 相談窓口と報告体制の設置: カスハラを受けた従業員が安心して相談できる窓口を設け、報告を促す文化を醸成します。小規模なクリニックでは、外部のEAP(従業員支援プログラム)サービスの活用も選択肢です。
4. 被害者のメンタルヘルスケア: カスハラ被害を受けた従業員への心理的サポート体制を整備します。これはストレスチェック制度との連携で効果を高めることができます。
安衛法改正対応チェックリスト
医療・歯科機関の管理者が自院の対応状況を簡易的に確認するためのチェックリストです。
化学物質管理
- [ ] 院内で使用する化学物質のリストを作成している
- [ ] 各化学物質のSDS(安全データシート)を入手・保管している
- [ ] リスクアセスメントを実施し、結果を記録している
- [ ] 化学物質管理者を選任し、所定の講習を受講済みである
- [ ] 局所排気装置や保護具の点検・管理を定期的に行っている
メンタルヘルス・ストレスチェック
- [ ] ストレスチェックの実施体制(実施者・実施事務従事者)を整備している
- [ ] 年1回以上のストレスチェックを実施している(または義務化に向けた準備を進めている)
- [ ] 高ストレス者への面接指導の体制を確保している
- [ ] ストレスチェックの結果を踏まえた職場環境改善に取り組んでいる
人間工学的配慮
- [ ] 手術室・診療室の作業環境(高さ、照明、配置)を定期的に見直している
- [ ] スタッフが長時間の立位作業中にマイクロブレイクを取れる体制がある
- [ ] 抗疲労マットや立位補助装置などの導入を検討・実施している
カスハラ対策
- [ ] カスハラ対応方針を策定し、院内に周知している
- [ ] カスハラ発生時の対応マニュアルを整備している
- [ ] 従業員がカスハラ被害を相談できる窓口を設けている
- [ ] カスハラ被害者への心理的ケア体制を整備している
まとめ
医療・歯科業界における安衛法改正対応は、化学物質管理、メンタルヘルス、人間工学、カスハラ対策の4つの領域にわたる包括的な取り組みが求められています。
特に重要なポイントは以下の3点です。
- 化学物質のリスクアセスメントは、規模を問わずすべての医療・歯科事業場で義務化されており、消毒剤・麻酔ガス・歯科材料・ホルムアルデヒドなど、日常的に使用する物質への対応が急務です
- 50人未満の事業場へのストレスチェック義務拡大は、大多数のクリニック・歯科医院に影響するため、地域産業保健センターや外部委託サービスの活用を含めた早期の準備が推奨されます
- カスハラ防止措置の義務化を見据え、対応方針の策定、マニュアル整備、相談窓口の設置といった組織的な体制構築を進める必要があります
これらの対応は、法令遵守にとどまらず、医療・歯科従事者の健康と安全を守り、離職防止や医療の質の向上にもつながります。人手不足が深刻化する医療・歯科業界において、働く人を守る環境整備は経営課題そのものといえるでしょう。
よくある質問
Q: 50人未満の歯科医院でも化学物質のリスクアセスメントは必要ですか?
A: はい、必要です。化学物質のリスクアセスメントは、事業場の規模に関係なく、リスクアセスメント対象物を取り扱うすべての事業場に義務付けられています。歯科医院で使用する消毒剤、歯科材料、印象材などに含まれる化学物質も対象となるため、SDSの入手とリスクアセスメントの実施が求められます。
Q: ストレスチェックの50人未満への義務拡大はいつから施行されますか?
A: 2025年の通常国会で安衛法改正案が審議されており、成立した場合は公布後一定の準備期間を経て施行される見込みです。施行時期の詳細が確定次第、厚生労働省から通知が出される予定ですので、最新情報を確認しつつ、早めの準備を進めることが推奨されます。
Q: カスハラ対策として、患者への掲示は法的に問題ありませんか?
A: 「暴力・暴言・ハラスメント行為に対しては毅然とした対応を取ります」といった内容の院内掲示は、法的に問題ありません。むしろ厚生労働省のカスタマーハラスメント対策マニュアルでも、事業者の対応方針を明確にし、周知することが推奨されています。ただし、表現は丁寧かつ毅然としたものにし、患者を萎縮させない配慮が必要です。
参考文献
- 厚生労働省, 「化学物質による労働災害防止のための新たな規制について」, 2023. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000099121_00005.html
- NIOSH (National Institute for Occupational Safety and Health), “Glutaraldehyde: Occupational Hazards in Hospitals,” DHHS (NIOSH) Publication No. 2001-115, 2001.
- WHO (World Health Organization), “Occupational Exposure to Waste Anaesthetic Gases,” Environmental Health Criteria 212, 2000.
- IARC (International Agency for Research on Cancer), “Formaldehyde, 2-Butoxyethanol and 1-tert-Butoxypropan-2-ol,” IARC Monographs on the Evaluation of Carcinogenic Risks to Humans, Vol. 100F, 2012.
- 厚生労働省, 「令和5年医療施設(動態)調査・病院報告の概況」, 2023. https://www.mhlw.go.jp/toukei/saikin/hw/iryosd/
- Engel, C. et al., “Musculoskeletal Pain and Discomfort in Surgeons: Results of a National Survey,” Surgical Endoscopy, 28(9), pp.2648-2656, 2014.
- Valachi, B. and Valachi, K., “Mechanisms Leading to Musculoskeletal Disorders in Dentistry,” Journal of the American Dental Association, 134(10), pp.1344-1350, 2003.
- 日本医療労働組合連合会, 「2023年看護職員の労働実態調査報告書」, 2023.
- 全日本病院協会, 「院内暴力・ハラスメントに関する実態調査報告書」, 2023.
- 厚生労働省, 「カスタマーハラスメント対策企業マニュアル」, 2022. https://www.mhlw.go.jp/content/11900000/000915233.pdf

「立ちっぱなし」でお悩みはありませんか?
✔︎ 足裏が痛い
✔︎ 腰痛がつらい
✔︎ ふくらはぎがむくむ
✔︎ ヒザが痛い
✔︎ 姿勢の悪化
✔︎ 全身疲労
✔︎ 足裏が痛い
✔︎ 腰痛がつらい
✔︎ ふくらはぎがむくむ
✔︎ ヒザが痛い
✔︎ 姿勢の悪化
✔︎ 全身疲労
立ち姿勢の負担軽減
「スタンディングレスト」
という新発想!

立ち作業の負担軽減デバイス
アルケリスは立ち姿勢の負荷軽減デバイスを販売中です。職場環境に合わせて、疲労軽減ジェルマット、スタビ ハーフ、スタビフルから選ぶことができます。立ち仕事の身体疲労を軽減し、働く人に選ばれる職場づくりをサポートします。
その他の負荷軽減デバイス
上肢の負担や局所疲労の軽減にフォーカスした製品ライン SUTIX by Ottobock を販売中です。熱暑対策・腰痛対策に加え、手首や首の疲労のためのサポートデバイスで安心安全な職場づくりを実現します。
製品写真(スタビハーフ)






身体負荷を軽減する
立ち姿勢では体重負荷が100%足裏に集中して、足や腰に負担がかかります。スタビハーフは体重を分散して支えるため、足裏への負荷を最大33%軽減することができます。
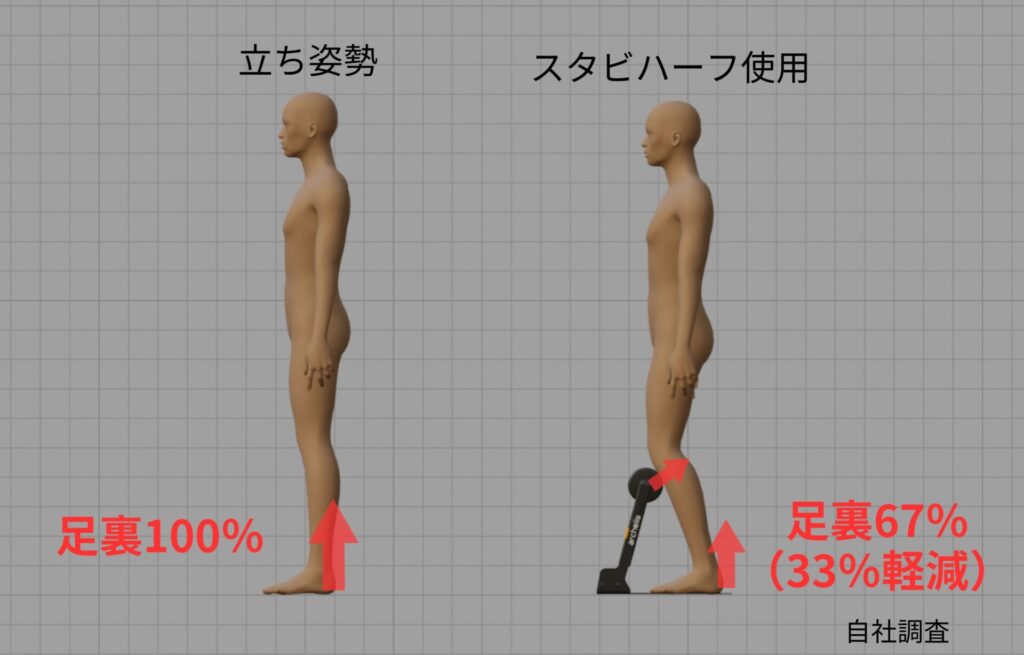
負荷軽減の検証データ
実証実験において、スタビハーフによる体重分散効果が示されました。
立ち姿勢とスタビハーフ使用時における体にかかる荷重を、圧力分布センサを用いて計測したところ、スタビハーフの使用により足裏の荷重が最大30%程度軽減することが明らかになりました。
スネ部のロールクッションが体重の一部を優しく支えることで、足裏の荷重が軽減していることがデータから示されました。







