【産業医とは?】産業医の役割と2026年改正の影響|選任義務・職場巡視・ストレスチェックを解説

「産業医」という存在を知っていても、具体的にどのような役割を担っているのか、自分の職場にどう関わるのか、正確に把握している方は多くないかもしれません。産業医とは、労働安全衛生法に基づき事業場に選任される医師であり、労働者の健康管理の要となる存在です。2026年の法改正により、産業医に求められる役割はさらに広がりを見せています。
立ち仕事が中心の製造業や医療・介護、小売業の現場では、腰痛や下肢の疲労といった身体的負担に加え、メンタルヘルスの問題も深刻です。産業医は、こうした多面的な健康課題に対応する専門家として、これまで以上に重要な役割を果たすことが期待されています。
本記事では、産業医の法的位置づけから主な職務内容、2019年の機能強化改正、そして2026年改正で変わるポイントまでを、わかりやすく解説します(2025年10月時点の情報に基づきます)。
この記事でわかること
- 産業医の法的位置づけと選任義務の基準
- 産業医の主な職務内容(健康診断・職場巡視・ストレスチェック・面接指導)
- 嘱託産業医と専属産業医の違い
- 2019年改正による産業医の機能強化のポイント
- 2026年改正で産業医の役割がどう変わるか
産業医の役割とは|法的位置づけと概要
産業医の定義と法的根拠
産業医とは、事業場において労働者の健康管理等を行うために選任される医師のことです。
この制度は、労働安全衛生法(安衛法)第13条に基づいています。同条では、一定規模以上の事業場に対し、医師のうちから産業医を選任し、労働者の健康管理等を行わせなければならないと定めています。
安衛法第13条第1項(要旨): 事業者は、政令で定める規模の事業場ごとに、厚生労働省令で定めるところにより、医師のうちから産業医を選任し、その者に労働者の健康管理その他の厚生労働省令で定める事項を行わせなければならない。
ここでいう「産業医」は、単に医師免許を持つだけでは務まりません。産業医としての資格要件を満たす必要があり、具体的には以下のいずれかに該当する医師が選任の対象となります(安衛則第14条第2項)。
- 日本医師会の認定産業医研修を修了した者
- 産業医科大学等で所定の課程を修了した者
- 労働衛生コンサルタント試験(保健衛生区分)に合格した者
- 大学において労働衛生に関する科目を担当する教授、准教授等
選任義務の基準
産業医の選任義務は、常時50人以上の労働者を使用する事業場に課されています(安衛法第13条、安衛令第5条)。この「事業場」とは会社全体ではなく、本社・工場・支店など場所ごとの単位を指します。
事業場の規模に応じた選任基準は以下の通りです。
| 事業場の規模 | 選任する産業医 | 形態 |
|---|---|---|
| 50人未満 | 選任義務なし(努力義務) | ― |
| 50人以上〜999人 | 1名以上 | 嘱託でも可 |
| 1,000人以上〜3,000人 | 1名以上 | 専属が必要 |
| 3,001人以上 | 2名以上 | 専属が必要 |
※有害業務に常時500人以上従事する場合は、専属の産業医を選任する必要があります。
なお、50人未満の事業場については現行法上は努力義務ですが、地域産業保健センターを活用して医師による健康相談等を無料で受けられる仕組みが整備されています(厚生労働省, 2019)。
産業医の主な職務内容
産業医の具体的な職務は、安衛則第14条第1項に定められています。以下に主要な職務を解説します。
健康診断の実施とその結果に基づく措置
産業医の中心的な職務の一つが、健康診断に関する業務です。事業者は労働者に対し、雇入れ時および年1回の定期健康診断を実施する義務がありますが(安衛法第66条)、産業医はその結果を確認し、就業上の措置について意見を述べる役割を担います。
具体的には、健康診断の結果に異常所見があった労働者について、就業区分の判定(通常勤務・就業制限・要休業)や、作業環境の改善に関する意見を事業者に提出します。立ち仕事の多い現場では、腰痛や下肢の循環障害(下肢静脈瘤など)に関する所見への対応が重要になります。
職場巡視
産業医は、少なくとも毎月1回(一定の条件を満たす場合は2か月に1回)、作業場等を巡視しなければなりません(安衛則第15条)。
職場巡視の目的は、作業環境や作業方法に健康障害のおそれがないかを直接確認し、必要な改善措置を講じることです。巡視の際に確認すべき主なポイントには以下のようなものがあります。
- 作業姿勢や作業動作の負担(長時間の立位作業、重量物の取り扱い等)
- 温湿度、照明、換気などの作業環境
- 化学物質の取り扱い状況と保護具の使用状況
- 休憩設備の整備状況
- 転倒・転落等の危険箇所の有無
立ち仕事の現場においては、長時間立位による身体的負担の実態を産業医が巡視で直接把握することが、具体的な改善提案につながる重要な機会となります。
ストレスチェックの実施者としての役割
2015年12月に義務化されたストレスチェック制度において、産業医はストレスチェックの実施者となることができます(安衛法第66条の10)。実施者とは、ストレスチェックの企画や結果の評価に専門的な見地から関与する者を指します。
また、ストレスチェックの結果、高ストレスと判定された労働者が面接指導を希望した場合、その面接指導を行うのも産業医の重要な職務です。面接指導後は、事業者に対して就業上の措置に関する意見を述べます。
長時間労働者への面接指導
月80時間を超える時間外・休日労働を行い、疲労の蓄積が認められる労働者が申し出た場合、事業者は医師による面接指導を実施しなければなりません(安衛法第66条の8)。産業医は、この面接指導を行う医師として中心的な役割を果たします。
面接指導では、労働者の勤務状況、疲労の蓄積状況、心身の状況を確認し、必要に応じて就業場所の変更、作業の転換、労働時間の短縮等の措置について事業者に意見を述べます。
衛生委員会への参加
常時50人以上の労働者を使用する事業場では、衛生委員会(または安全衛生委員会)を設置し、毎月1回以上開催する義務があります(安衛法第18条)。産業医は、この衛生委員会の構成員として参加し、専門的な立場から労働者の健康管理に関する意見を述べます(安衛法第18条第2項第3号)。
衛生委員会では、健康診断の結果の分析、職場環境の改善計画、長時間労働対策、メンタルヘルス対策など、労働者の健康に関する幅広いテーマが審議されます。
嘱託産業医と専属産業医の違い
産業医には嘱託産業医と専属産業医の2つの形態があり、事業場の規模や業種によって求められる形態が異なります。
嘱託産業医
嘱託産業医とは、事業場に常駐せず、月1〜数回程度訪問して産業医業務を行う非常勤の産業医です。50人以上999人以下の事業場では、嘱託産業医の選任が認められています。
嘱託産業医の一般的な業務パターンは以下の通りです。
- 月1回の職場巡視(条件を満たせば2か月に1回)
- 月1回の衛生委員会への出席
- 健康診断結果の確認と就業上の措置に関する意見書の作成
- 長時間労働者やストレスチェック高ストレス者への面接指導(随時)
専属産業医
専属産業医とは、その事業場に常勤し、専ら産業医の職務に従事する医師です。1,000人以上の事業場(有害業務がある場合は500人以上)では、専属産業医の選任が必要です。
専属産業医は日常的に事業場に常駐するため、以下のような点で嘱託産業医と比較して手厚い対応が可能です。
- 日常的な健康相談への即時対応
- 職場巡視の頻度や深度の向上
- 復職支援プログラムの継続的なフォロー
- 衛生委員会以外の場面でも経営層・管理職との連携が容易
両者の比較
| 項目 | 嘱託産業医 | 専属産業医 |
|---|---|---|
| 勤務形態 | 非常勤(月1〜数回訪問) | 常勤 |
| 対象事業場 | 50〜999人 | 1,000人以上(有害業務は500人以上) |
| 対応の即時性 | 限定的 | 高い |
| 費用の目安 | 月額5〜15万円程度 | 年俸1,000〜1,500万円程度 |
| 職場理解の深さ | 訪問時の情報に依存 | 日常的に現場を把握 |
2019年改正による産業医の機能強化
改正の背景
2019年4月施行の働き方改革関連法において、産業医・産業保健機能の強化が図られました。この改正は、過労死やメンタルヘルス不調による労災が社会問題化する中、産業医がより実効性のある活動を行えるようにすることを目的としていました。
主な改正ポイント
2019年改正における産業医関連の主な変更点は以下の通りです。
1. 事業者から産業医への情報提供の義務化
事業者は産業医に対し、以下の情報を提供しなければならなくなりました(安衛法第13条第4項、安衛則第14条の2)。
- 健康診断の結果、長時間労働者の状況等の情報
- 労働者の業務に関する情報で産業医が健康管理等を行うために必要なもの
2. 産業医の勧告権の強化
産業医が労働者の健康管理等について事業者に勧告した場合、事業者はその勧告を尊重しなければならないとされ、さらに勧告の内容を衛生委員会に報告することが義務づけられました(安衛法第13条第5項・第6項)。
3. 産業医の独立性・中立性の確保
産業医が行う健康管理等の業務について、事業者は産業医の意見を尊重し、産業医の業務の遂行に支障を生じさせてはならないとの規定が設けられました。
この2019年改正は、産業医が単なる「名義貸し」ではなく、実質的に機能する体制を確保するための重要な転換点でした。
2026年改正で産業医の役割はどう変わるか
2024年に成立した改正労働安全衛生法により、2026年以降、産業医を取り巻く環境は大きく変化します。ここでは、産業医の役割に直接影響する3つの主要な改正点を解説します。
ストレスチェックの全事業場義務化と産業医需要の増大
2026年改正の目玉の一つが、ストレスチェック制度の全事業場への義務化拡大です。現行法では常時50人以上の事業場にのみ実施義務が課されていましたが、改正後は50人未満の事業場にも実施が義務化されます。
この改正により、産業医が選任されていない小規模事業場においても、ストレスチェックの実施者となる医師の確保が必要になります。産業医への需要は確実に増大すると考えられており、地域産業保健センターの機能強化や外部機関との連携体制の整備が課題として挙げられています(厚生労働省, 2024)。
自律的な化学物質管理における産業医の助言機能
2024年4月から段階的に施行されている化学物質の自律的管理制度において、産業医の役割が新たに注目されています。従来の特定化学物質障害予防規則等による個別規制から、事業者自らがリスクアセスメントを実施する方式への転換に伴い、産業医は化学物質による健康障害の防止について専門的な助言を行うことが期待されています。
具体的には以下のような場面で産業医の関与が重要になります。
- リスクアセスメント結果に基づく健康診断の実施判断
- 化学物質に起因する健康障害の早期発見と対応
- 個人ばく露測定の結果に基づく就業上の措置に関する意見
- 化学物質管理者との連携によるリスク低減策の検討
2026年以降はリスクアセスメント対象物質が約2,900物質に拡大されるため、産業医には化学物質管理に関する知識のアップデートも求められます。
高年齢労働者の健康管理における産業医の役割拡大
2026年改正では、高年齢労働者の労働災害防止に関する事業者の努力義務が法令上明確化されます。厚生労働省の「エイジフレンドリーガイドライン」(2020年策定)でも、高齢労働者の健康管理において産業医の関与の重要性が指摘されています。
具体的に産業医が果たすべき役割として、以下が挙げられます。
- 身体機能の個人差に応じた就業上の配慮に関する意見書の作成
- 転倒・腰痛等の労働災害リスクを踏まえた作業適性の評価
- 基礎疾患(高血圧、糖尿病等)を有する労働者への健康管理指導
- 体力測定やフィットネスチェックの導入に関する助言
特に立ち仕事の現場では、加齢に伴う筋力低下やバランス機能の変化が転倒事故や筋骨格系障害のリスクを高めることが報告されています(厚生労働省, 2020)。産業医が個々の労働者の身体状況を踏まえた就業配慮を提言することで、高齢労働者が安全に働き続けられる職場づくりに貢献できるでしょう。
違反した場合のリスク
産業医の選任義務に違反した場合、事業者は50万円以下の罰金に処せられます(安衛法第120条)。また、産業医を選任していても、衛生委員会への報告義務や情報提供義務を怠った場合には、行政指導(是正勧告)の対象となります。
さらに、産業医による適切な健康管理が行われていなかった結果として労働災害が発生した場合、安全配慮義務違反として民事上の損害賠償責任を問われるリスクもあります。過去の判例では、産業医の意見を踏まえた就業上の措置を講じなかったことが、使用者の責任として認定された事例が複数存在します。
まとめ
産業医は、労働安全衛生法に基づき事業場に選任される健康管理の専門家です。健康診断の結果に基づく措置、職場巡視、ストレスチェック、長時間労働者への面接指導、衛生委員会への参加など、その職務は多岐にわたります。
2019年改正では情報提供の義務化や勧告権の強化が図られ、産業医がより実効性のある活動を行うための制度的基盤が整備されました。そして2026年改正により、ストレスチェックの全事業場義務化に伴う需要増大、化学物質の自律的管理への関与、高年齢労働者の健康管理の強化など、産業医に求められる役割はさらに拡大しています。
立ち仕事の多い製造業、医療、小売、食品加工などの現場では、身体的負担の軽減策やエルゴノミクスの観点からの作業改善について、産業医と連携して取り組むことが労働災害の予防に直結します。自社の事業場規模と業種に照らして、産業医の選任状況と活用状況を改めて確認してみてはいかがでしょうか。
よくある質問
Q: 50人未満の事業場でも産業医を選任する必要がありますか?
A: 現行法上、50人未満の事業場には産業医の選任義務はありません(努力義務にとどまります)。ただし、厚生労働省が設置する地域産業保健センターを利用すれば、無料で医師による健康相談や保健指導を受けることができます。2026年のストレスチェック義務化拡大に伴い、50人未満の事業場でも産業保健サービスの活用がますます重要になります。
Q: 嘱託産業医の職場巡視は毎月必ず実施しなければなりませんか?
A: 原則として毎月1回以上の職場巡視が必要です。ただし、2017年の省令改正により、事業者から産業医に所定の情報が毎月提供されている場合に限り、2か月に1回に頻度を変更することが認められています(安衛則第15条第1項ただし書)。この場合でも、衛生委員会の同意が必要です。
Q: 産業医の選任届はいつまでに提出すればよいですか?
A: 産業医を選任した場合、遅滞なく所轄の労働基準監督署に届け出なければなりません(安衛法第13条第2項、安衛則第13条第2項)。「遅滞なく」は一般的に「正当な理由がない限り速やかに」と解されており、おおむね14日以内が目安とされています。
参考文献
- 厚生労働省, 「労働安全衛生法」(昭和47年法律第57号), https://elaws.e-gov.go.jp/
- 厚生労働省, 「労働安全衛生規則」(昭和47年労働省令第32号), https://elaws.e-gov.go.jp/
- 厚生労働省, 「産業医制度の在り方に関する検討会 報告書」, 2017年, https://www.mhlw.go.jp/
- 厚生労働省, 「働き方改革を推進するための関係法律の整備に関する法律」(平成30年法律第71号)の解説, 2019年
- 厚生労働省, 「ストレスチェック制度導入マニュアル」, 2015年, https://www.mhlw.go.jp/
- 厚生労働省, 「エイジフレンドリーガイドライン(高年齢労働者の安全と健康確保のためのガイドライン)」, 2020年, https://www.mhlw.go.jp/
- 厚生労働省, 「労働安全衛生法の一部を改正する法律案」(第213回国会提出)関連資料, 2024年
- 厚生労働省, 「化学物質による労働災害防止のための新たな規制について」, 2022年, https://www.mhlw.go.jp/
- 厚生労働省, 「地域産業保健センターの活用について」, 2019年, https://www.mhlw.go.jp/

「立ちっぱなし」でお悩みはありませんか?
✔︎ 足裏が痛い
✔︎ 腰痛がつらい
✔︎ ふくらはぎがむくむ
✔︎ ヒザが痛い
✔︎ 姿勢の悪化
✔︎ 全身疲労
✔︎ 足裏が痛い
✔︎ 腰痛がつらい
✔︎ ふくらはぎがむくむ
✔︎ ヒザが痛い
✔︎ 姿勢の悪化
✔︎ 全身疲労
立ち姿勢の負担軽減
「スタンディングレスト」
という新発想!

立ち作業の負担軽減デバイス
アルケリスは立ち姿勢の負荷軽減デバイスを販売中です。職場環境に合わせて、疲労軽減ジェルマット、スタビ ハーフ、スタビフルから選ぶことができます。立ち仕事の身体疲労を軽減し、働く人に選ばれる職場づくりをサポートします。
その他の負荷軽減デバイス
上肢の負担や局所疲労の軽減にフォーカスした製品ライン SUTIX by Ottobock を販売中です。熱暑対策・腰痛対策に加え、手首や首の疲労のためのサポートデバイスで安心安全な職場づくりを実現します。
製品写真(スタビハーフ)






身体負荷を軽減する
立ち姿勢では体重負荷が100%足裏に集中して、足や腰に負担がかかります。スタビハーフは体重を分散して支えるため、足裏への負荷を最大33%軽減することができます。
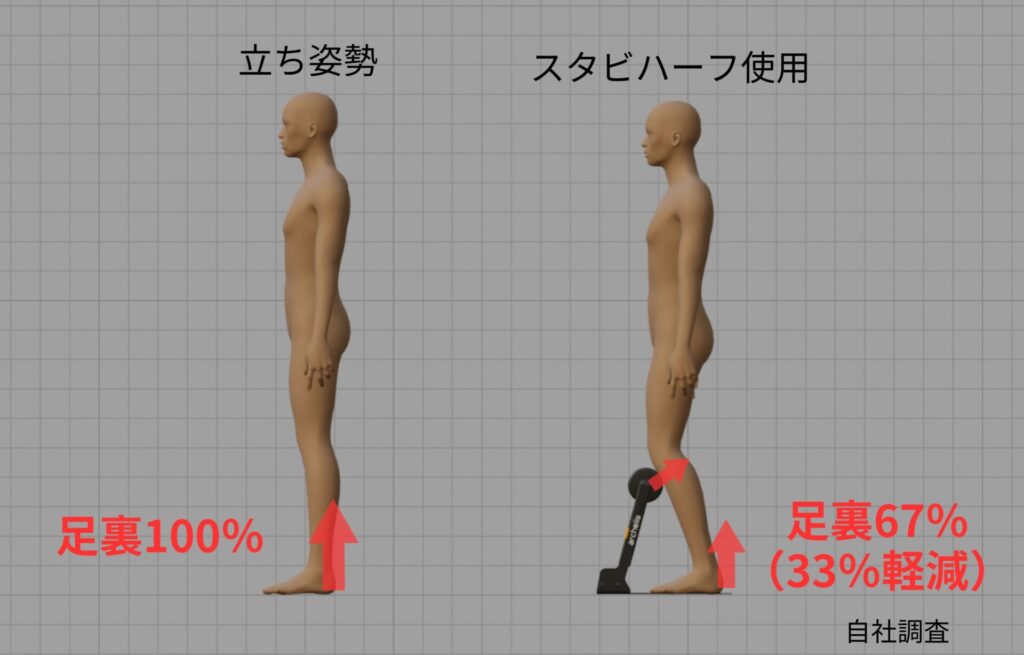
負荷軽減の検証データ
実証実験において、スタビハーフによる体重分散効果が示されました。
立ち姿勢とスタビハーフ使用時における体にかかる荷重を、圧力分布センサを用いて計測したところ、スタビハーフの使用により足裏の荷重が最大30%程度軽減することが明らかになりました。
スネ部のロールクッションが体重の一部を優しく支えることで、足裏の荷重が軽減していることがデータから示されました。







